Bandscheibenvorfall
ohne Operation behandeln
Ein Bandscheibenvorfall wird in unserer Praxis in Köln am Gürzenich heute in den meisten Fällen konservativ, das heisst ohne Bandscheiben Operation erfolgreich behandelt. Der Bandscheibenvorfall wird im Team aus Sportmediziner, Physiotherapeuten und Osteopathen in einer modernen Kombinationstherapie ausgeheilt.
Ein Bandscheibenvorfall wird heute durch eine Kombination aus sportärztlicher und physiotherapeutischer Behandlung ausgeheilt. Die PRIVATPRAXIS FÜR SPORTMEDIZIN ist auf die nicht-operative Behandlung von Bandscheibenvorfällen spezialisiert. Mit modernster Diagnostik und individuell abgestimmten Therapiekonzepten behandeln wir den Bandscheibenvorfall. Unser interdisziplinäres Team aus Sportarzt, Physiotherapeuten, Osteopathen, und Diplom Sportlehrern unter einem Dach behandelt den Bandscheibenvorfall nach neuesten sportmedizinisch-orthopädischen Gesichtspunkten und sichert so einen raschen, und erfolgreichen Behandlungsverlauf bei einem Bandscheibenvorfall.
Wir beraten Sie gern persönlich. Bitte vereinbaren Sie einen Termin unter Telefon 0221 /257 99 33.
Der Bandscheibenvorfall
Ein Bandscheibenvorfall gehört mit zu den häufigsten Erkrankungen der Wirbelsäule. Der Bandscheibenvorfall zeichnet sich durch ein buntes Beschwerdebild aus, welches von völliger Beschwerdefreiheit bis zu heftigsten Schmerzen und neurologischen Ausfällen reichen kann.
Der Bandscheibenvorfall trifft fast jeden Menschen einmal im Laufe des Lebens. Nicht immer muss der Patient bei einem Bandscheibenvorfall den typischen Rückenschmerz verspüren. Einige Bandscheibenvorfälle bleiben stumm und werden nur als Nebenbefund bei einer Untersuchung entdeckt. Die weit überwiegende Zahl der Bandscheibenvorfälle allerdings geht mit typischen, zum Teil heftigen Rückenschmerzen einher und kann auch in der nächsten Stufe zu Störungen der Sensibilität, Kraft, Koordination und/oder Motorik an Armen oder Beinen führen. Der Bandscheibenvorfall ist eine Erkrankung des mittleren Lebensalters und betrifft zumeist Patienten zwischen dem 30. und 50. Lebensjahr. Wir beobachten allerdings, dass auch jüngere Patienten vermehrt an einem Bandscheibenvorfall erkranken, was wohl auch zum Großteil der überwiegend sitzenden Computerarbeit geschuldet ist. Jenseits des sechzigsten Lebensjahres werden Bandscheibenvorfälle wieder seltener, weil die Beweglichkeit der Wirbelsäulensegmente abnimmt und damit das Verletzungsrisiko sinkt Ein Bandscheibenvorfall tritt in den wenigsten Fällen aus völliger Bandscheiben Gesundheit durch eine isolierte Verletzung auf, sondern entwickelt sich zumeist über Jahre hinweg durch einen degenerativen Verschleissprozess an der Bandscheibe. Das bekannte Verhebe-Traume ist dann meist nur noch der endgültig auslösende Trigger, der die Bandscheibensymptomatik auslöst.
Begriffe rund um den Bandscheibenvorfall
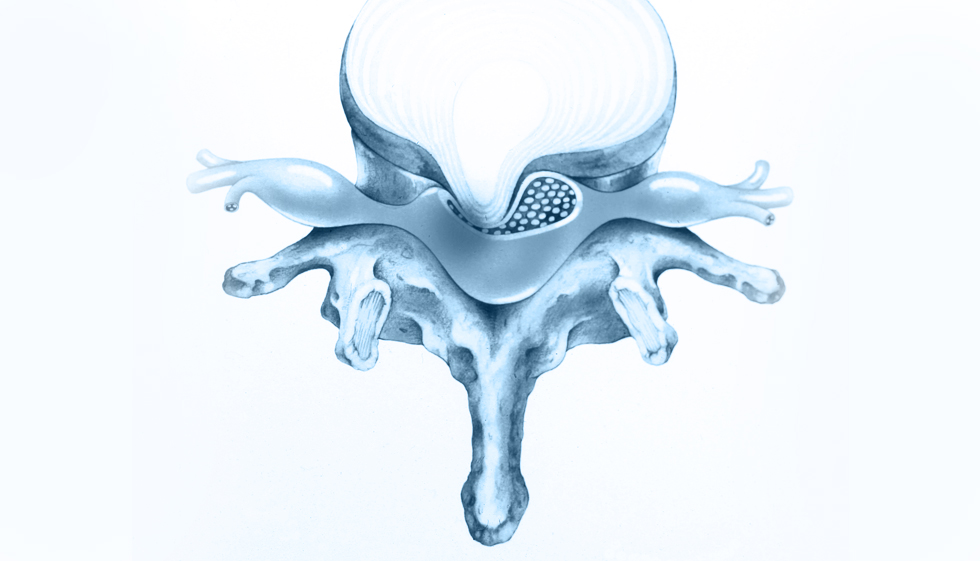
Als Bandscheibenvorfall bezeichnet man das Vortreten der galertigen Bandscheibenkerns durch den verletzten Faserring und das Vorwölben in Richtung Spinalkanal. Unter einer Bandscheibenvorwölbung oder Bandscheibenprotrusion versteht man die Vorwölbung der Bandscheiben. Der Bandscheibenvorfall und die Bandscheibenvorwölbung können nahezu identischer Schmerzsymptomatik auslösen. Als Hexenschuss bezeichnet man einen plötzlich einschießenden Schmerz im Rücken, der von nur leichter Bewegung oder Beugung ausgelöst wird. Man vermutet eine Störung in der neuronalen Ansteuerung des Rückenmarks selbst, quasi eine Fehlinformation, die eine heftige Reaktion auslöst, die in der Folge wiederum den Schmerz auslöst. Aber auch ein Bandscheibenvorfall kann diese einschiessende Schmerzsymptomatik auslösen. Ischialgie, Ischias, Ischiasschmerz beschreiben Schmerzen im Bereich des Gesässes und des hinteren Oberschenkels, die oft einseitig auftreten. Diese Begriffe sind etwas unklar, da sie weder die Schmerzursache, die meist direkt an der Wirbelsäule zu finden ist, noch das genaue Ausstrahlungsgebiet beschreibt, welches sich bis zu den Zehen erstrecken kann. Die Ursache ist auch hier in den meisten Fällen ein Bandscheibenvorfall. Heute, da durch den Einsatz moderner MRT oder Kernspintomografie der Bandscheibenvorfall nachgewiesen werden kann, ist die Diagnose Ischialgie etwas in den Hintergrund getreten.
Bandscheibenvorfall und Anatomie
Die menschliche Wirbelsäule besteht aus einzelnen Wirbelkörpern, die jeweils durch eine Bandscheibe voneinander getrennt sind. Die HWS hat 7 Wirbelkörper, die BWS 12 und die LWS 5 Wirbelkörper. Zwischen dem ersten und zweiten Halswirbelkörper gibt es keine Bandscheibe. Ein Bandscheibenvorfall tritt meist an der Bandscheiben mit der höchsten Druckbelastung auf. Von der Seite betrachtet beschreibt die Wirbelsäule mehrere Bögen die man an HWS (Halswirbelsäule) und LWS (Lendenwirbelsäule) als Lordose und an der BWS (Brustwirbelsäule) in Gegenrichtung Kyphose nennt. Eine Steilfehlgestellte Wirbelsäule erhöht das Risiko für einen Bandscheibenvorfall. Als Segment bezeichnet man die funktionelle Einheit aus zwei benachbarten Wirbelkörpern mit einer dazwischenliegenden Bandscheibe. Die Segmente tragen von der HWS bis zum unteren LWS Segment einen zunehmend stärkeren Druck und sind entsprechend grösser gebaut.Tatsächlich finden sich in der HWS und der LWS jeweils in den letzten unteren Segmenten gehäuft Bandscheibenvorfälle. Die Bandscheibe selbst besteht aus einem Gel-Kern und einem stabilen, derben Faserring. Faserring und Gelkern sind ihrerseits noch einmal in unterschiedliche, funktionell wichtige Schichten gegliedert, wird er verletzt kann ein Bandscheibenvorfall entstehen. Bis etwa zum 20. Lebensjahr ist die Bandscheibe von einem dichten Netz an Blutgefäßen umgeben, welche die Ernährung sicherstellen, ein Bandscheibenvorfall ist selten. Etwa um das 20 Lebensjahr herum beobachtet man eine deutlich Ausdünnung dieses Gefässnetzes und damit eine rapide Verschlechterung in der Ernährung der Bandscheiben. Ein weiterer Grund für die Verschlechterung der Versorgung sind Mikrozerreissungen im Bandscheibenfaserring, welche dann eine Weiterleitung der Nährstoffe verhindern. Im Ergebnis bedeutet das, für die Bandscheibe beginnen um das 20 Lebensjahr herum karge Zeiten und der Ausbildung kleiner Mikrofaserrisse im Bandscheibenfaserring wird Vorschub geleistet, ein Bandscheibenvorfall kann entstehen.
Ursachen für einen Bandscheibenvorfall
Der Bandscheibenvorfall kann durch mangelnde Versorgung der Bandscheiben begünstigt werden. Es existieren aber keine Präparate, Tabletten, Pülverchen oder sonstigen Mittel, die die Bandscheiben ernähren und so angeblich heilen können, auch wenn die Werbung es noch so klangvoll verspricht. Bisher konnten keine der angepriesenen Mittel einer ernsthaften wissenschaftlichen Überprüfung standhalten. Zu der ernährungsbedingten Grundlage der Microfaserrisse addiert sich im Verlauf des Lebens ein individuelles Belastungsprofil. Vor allem das lange sitzen unter hoher Stressbelastung, zum Beispiel im Auto bei langen Fahrten oder täglich am Schreibtisch vor dem Computer, sind maßgeblich an der Entstehung eines Bandscheibenvorfalls beteiligt. Langes sitzen mit überschlagenen Beinen, sitzen auf ungeeigneten Sitzmöbeln, stundenlanges sitzen am Computer oder bei Veranstaltungen, im Restaurant, zu haus auf dem Sofa, dem Sessel begünstigt den Bandscheibenvorfall. Fast immer wird die physiologische Lordose der HWS und LWS aufgehoben und Scherkräfte können den Bandscheibenfaserring belasten und einen Bandscheibenvorfall auslösen. Eine hohe Muskelanspannung erhöht noch einmal den Druck auf die Bandscheiben und ist ein weiterer wichtiger Baustein auf dem Weg zum Bandscheibenvorfall. Hohe Muskelspannungen können durch Fehlhaltungen entstehen, durch ungeeignete Schuhe beispielsweise aber auch durch hohe seelische Anspannungen. Wir alle kennen das Gefühl dass einem „etwas im Nacken sitzt“, als Ausdruck für das Gefühl eines massiv erhöhten Muskeltonus im Schulter Nackenbereich. Die Microfaserrisse im Faserring der Bandscheiben können sich unter diesen Bedingungen miteinander verbinden und werden grösser. Erreichen die Risse den inneren Gel-Kern, dann presst sich das Gel der Bandscheibe in den Riss und wölbt so, die Aussenseite des Faserrings nach aussen. Eine Bandscheibenprotrusion oder erstgradige Schädigung der Bandscheibe ist entstanden. Werden die Risse im Faserring grösser und überschreiten die Aussenseite des Faserrings, dann spricht man von einem Bandscheibenvorfall. Nun kann Gelmaterial in den Spinalkanal austreten. Zunächst wird das Gel noch vom hinteren Längsband an der Wirbelkörperhinterkante aufgehalten, man spricht dann von einem subligamentären Bandscheibenvorfall. Zerreisst auch dieses Band, so kann das Gel in den Spinalkanal austreten wo es das Rückenmark oder die Spinalwurzeln bedrängen kann, dann spricht man von einem transligamentären Bandscheibenvorfall. Eine weitere Verschlimmerung des Bandscheibenvorfalls stellt die Ablösung eines Gelanteils vom vorgefallenen Gelkörper dar. Man nennt das einen sequestrierenden Bandscheibenvorfall. Ein sequestrierender Bandscheibenvorfall ist meist operationspflichtig, wenn sich das Gel frei im Spinalkanal bewegt.

Symptome bei Bandscheibenvorfall
Der Bandscheibenvorfall tritt am häufigsten an der Lendenwirbelsäule auf, dicht gefolgt von der Halswirbelsäule. Der Bandscheibenvorfall an der Brustwirbelsäule ist etwas seltener. Erste Anzeichen für einen vorliegenden Bandscheibenvorfall kann eingeschränkte Beweglichkeit sein. Oft sind ein schmerzhafter Fersensporn oder einseitig auftretende Wadenkrämpfe Anzeichen einer Schonhaltung und damit einseitig vermehrten Belastung, die bei einem Bandscheibenvorfall auftritt. Neben Schmerzen sind oft Kribbelgefühle in Armen oder Beinen, eine bandförmige Schmerzausstrahlung, Taubheitsgefühl der Haut oder Kraftdefizite, die sich als Fussheberschwäche oder abgeschwächten Händedruck bemerkbar machen. Seltener sind höhergradige Lähmungserscheinungen. Der Arzt prüft bei einem Bandscheibenvorfall zusätzlich immer die Reflexe, die Sensibilität, Kraft und die Koordinationsfähigkeit des Patienten. Mit einem bildgebendes Verfahren, heute meist die Kernspintomografie wird der Bandscheibenvorfall sicher erkannt. Eine sehr seltene Form des sequestrierenden, transligamentären Bandscheibenvorfalls mit Kompressionssymptomatik ist das Cauda Equina Syndrom, bei dem es zu eine Einschränkung oder Aufhebung der Blasen und Mastdarm Kontrolle kommt. Bei diesem schwere Krankheitsbild muß der Bandscheibenvorfall sofort operiert werden.
Diagnostik bei Bandscheibenvorfall
Das ausführliche Arzt/Patienten Gespräch steht am Anfang jeder gründlichen Diagnostik. Der erfahrene Arzt wird bereits im Gespräch wichtige Indizien und Merkmale für einen Bandscheibenvorfall finden, die dann durch weitergehende körperliche Untersuchungen geklärt werden. Eine Laboruntersuchung sollte andere Ursachen für die meist vorhandenen Rückenschmerzen ausschließen. Die gründliche körperliche Untersuchung, bei der der Patient bis auf die Unterwäsche entkleidet sein muss, gibt dem Arzt wichtige Informationen zu Fehl- und Schonhaltungen, Bewegungseinschränkungen und Störungen des Muskelreliefs. Es schließt sich eine neurologische Untersuchung an, bei der die Kraft und Koordination, sowie die Sensibilität und die Reflexe geprüft werden. Etwaige Seitenunterschiede sind verdächtig für einen Bandscheibenvorfall. Dann schließt sich meist ein bildgebendes Verfahren an. Klassische Röntgenaufnahmen stellen den Knochen gut dar, lassen aber kaum eine Beurteilung des Weichteilgewebes, wie der Bandscheiben und des Rückenmarkes zu. Ein Bandscheibenvorfall wird damit nicht erkannt. Eine CT oder Computertomografie kann mehr Informationen geben, hat allerdings auch eine nicht unerhebliche Belastung an ionisierenden Röntgenstrahlen. Die MRT (Magnetresonanztomografie) oder Kernspintomografie hat sich daher in den letzten Jahren als das Verfahren der Wahl in der Diagnostik von Bandscheibenvorfällen erwiesen. Ohne Strahlenbelastung wird der Bandscheibenvorfall sicher erkannt.
Therapie bei Bandscheibenvorfall
Etwa 99% aller Bandscheibenvorfälle werden heute mit Hilfe der modernen Kombinationstherapie aus ärztlicher Behandlung und Physiotherapie erfolgreich behandelt. Nur etwa 1% der Patienten mit einem Bandscheibenvorfall muss heute noch operiert werden.
Im Mittel rechnet man etwa mit 12 Wochen Heilungszeit. Während dieser Zeit ist Bewegung und individuelle Physiotherapie ein entscheidender Baustein in der Therapie bei Bandscheibenvorfall. Frühere Therapiekonzepte die eine Ruhigstellung des Patienten empfahlen und in mehrtägigen Schlafkuren unter völliger Immobilisierung des Patienten im Krankenhaus gipfelten haben sich als nicht hilfreich erwiesen. Bewegungsarmut und Bewegungsmangel schädigen die Bandscheiben und verschlechtern die Heilungsausichten bei Bandscheibenvorfall. Eine moderne Therapie bei Bandscheibenvorfall bezieht den Patienten von Anfang an aktiv und verantwortlich mit ein. Bewegung ist das tragende Element in der Therapie bei einem Bandscheibenvorfall. Ausgefeilte ärztliche Behandlungsmethoden, wie verschiedene Injektionstechniken, Akupunktur und moderne Laserbehandlungen sorgen für rasche Schmerzfreiheit und gründliche Entspannung der Muskulatur, -wichtige Voraussetzungen für die Heilung bei Bandscheibenvorfall. Neben den ärztlichen und physiotherapeutischen Therapiemaßnahmen hat sich in den letzten Jahren die Osteopathie als wirkungsvolle Maßnahme in der Behandlung bei Bandscheibenvorfall erwiesen. Abschließend möchte ich noch die Bedeutung von Entspannungstechniken hervorheben. Neben dem Autogenen Training hat sich die Progressive Relaxation nach Jacobsen sehr bewährt und unterstützt die Behandlung.
Prophylaxe bei Bandscheibenvorfall
Die wichtigste Regel einem Bandscheibenvorfall vorzubeugen lautet:
Bewegung, Bewegung, Bewegung!
Nach Krankengymnastik, Physiotherapie und Osteopathie sollte sich der Patient unbedingt mit einer Sportart anfreunden, die ihm Freude macht und die auch gleichzeitig die Kennmuskulatur erreichen und stärken kann. Es sollte mindestens 2 mal wöchentlich trainiert werden. Mehr Trainingseinheiten schaden nicht, solange zwischen jeder Einheit ein Tag der Erholung liegt. Die moderne Rückenschule ergänzt die Therapie bei einem Bandscheibenvorfall und stattet den Patienten mit allen wichtigen Verhaltensregeln und Übungen für einen rückengesunden Alltag aus. Von der richtigen Einstellung der Büromöbel über das richtige Bett und Regeln zum korrekten heben und tragen lernt der Bandscheibenpatient hier spielerisch alles was dem Rücken hilft. Ergonomie am Arbeitsplatz ist sehr wichtig bei einem Bandscheibenvorfall, besonders die richtige Sitzhöhe und dementsprechend die richtige Anpassung der Schreibtischhöhe. Viele moderne Schreibtische sind bereits höhenverstellbar und ermöglichen von 160 cm bis zu 210 cm Körpergrösse rückenschonendes sitzen. Isoliertes Krafttraining einzelner Muskelgruppen, wie in den 90er Jahren meist in besonderen Fitnessstudios häufig angeboten, hat man in der Therapie bei Bandscheibenvorfall heute zugunsten eines funktionellen Trainings unter Einbeziehung ganzer Funktionsketten aufgegeben. Eine natürliche Bewegung unter Einbeziehung und Förderung der koordinativen Fähigkeiten führt zu besseren Ergebnissen und ermöglicht gleichzeitig ein wesentlich breiteres Spektrum an Sportarten für den Patienten mit einem Bandscheibenvorfall.

Für Fragen vereinbaren Sie bitte einen Termin unter Tel. 0221 / 257 99 33